Per tancar aquesta primera part del meu bloc de salut infantil m'agradaria deixar-vos un petit text que correspón a l'Article 4 de la Declaració dels Drets dels Infants:
"Els infants han de gaudir dels beneficis de la seguretat social. Tenen dret a créixer i desenvolupar-se en bona salut; amb aquesta finalitat han de proporcionar-se cures especials, incloses l'atenció prenatal i postnatal, tant als infants com a les mares. Els infants tenen dret a disposar d'aliments, habitatge, esbarjo i serveis mèdics adequats".
Aquest és un blog per a estudiants d'educació infantil, on parlarem sobre les malalties més freqüents en la infància. Veurem de forma breu les possibles causes i vies de contagi, el període d'incubació, la seva simptomatologia, el tractament, complicacions i seqüeles (si n'hi ha) i com prevenir-les.
dijous, 24 de maig del 2012
Per acabar de concretar una miqueta més sobre el tema de l'otitis, us deixo un quadre resum on queda tot prou explicat i alguns consells sobre què podem fer a títol preventiu o de millora utilitzant teràpies naturals, tot i que recordeu, que el metge o especialista és la persona que millor us pot aconsellar sobre quin tractament seguir i què us pot resultar beneficiós/perjudicial en el vostre cas.
Què pot fer un mateix?
.- Prendre un analgèsic tipus Herbasprina, amb àcid salicílic natural.
.- Apliqueu-vos una compresa calenta sobre l’orella.
.- No utilitzeu gotes auriculars sense consultar, perquè la majoria estan contraindicades en cas de perforació del timpà.
.- En el cas de presentar secrecions, poseu-vos una mica de cotó a l’entrada del conducte auditiu.
.- Utilitzeu remeis naturals.
.- L’homeopatia. Es recomana consultar amb un homeòpata per rebre el tractament més adequat. L’aconitum alleuja els dolors forts, quan el pavelló auditiu està calent i enrogit i hi ha febre alta. S’empra Belladonna per als dolors que es presenten de cop units a una hipersensibilitat enfront dels sorolls, Ferrum phosphoricum per als dolors intensos amb mal de cap, Capsicum per als dolors semblants a un cop que empitjoren amb el fred i Arsenicum album per als dolors que donen sensació d’ardor i que milloren amb la calor.
.- La fitoteràpia. L’espígol s’utilitza per les seves propietats antiinfeccioses i el cassis i l’herba de Sant Joan (Harpagofito) pel seu poder antiinflamatori. el melilot i la passionera s’administren com estimulants de les defenses immunitàries. Per prevenir les otitis repetitives, els professionals recomanen cures de melilot, cassis i espígol, que s’han de realitzar durant tres setmanes seguides al mes, des de setembre a abril (prendre una càpsula de cada planta tres vegades al dia).
.- L’aromateràpia. Els terapeutes recomanen un massatge al voltant de les orelles i per sota per alleujar els dolors, per a això, utilitzeu una barreja d’unes gotes d’olis essencials de llimona i de niauli diluïdes en una cullerada sopera d’oli d’ametlles dolces.
.- La naturopatia. Segons aquesta teràpia, la intolerància a la llet o altres aliments podria ser la responsable d’una congestió de la trompa d’Eustaqui que afavoriria l’estancament de secrecions en l’oïda interna.
Què pot fer un mateix?
.- Prendre un analgèsic tipus Herbasprina, amb àcid salicílic natural.
.- Apliqueu-vos una compresa calenta sobre l’orella.
.- No utilitzeu gotes auriculars sense consultar, perquè la majoria estan contraindicades en cas de perforació del timpà.
.- En el cas de presentar secrecions, poseu-vos una mica de cotó a l’entrada del conducte auditiu.
.- Utilitzeu remeis naturals.
.- L’homeopatia. Es recomana consultar amb un homeòpata per rebre el tractament més adequat. L’aconitum alleuja els dolors forts, quan el pavelló auditiu està calent i enrogit i hi ha febre alta. S’empra Belladonna per als dolors que es presenten de cop units a una hipersensibilitat enfront dels sorolls, Ferrum phosphoricum per als dolors intensos amb mal de cap, Capsicum per als dolors semblants a un cop que empitjoren amb el fred i Arsenicum album per als dolors que donen sensació d’ardor i que milloren amb la calor.
.- La fitoteràpia. L’espígol s’utilitza per les seves propietats antiinfeccioses i el cassis i l’herba de Sant Joan (Harpagofito) pel seu poder antiinflamatori. el melilot i la passionera s’administren com estimulants de les defenses immunitàries. Per prevenir les otitis repetitives, els professionals recomanen cures de melilot, cassis i espígol, que s’han de realitzar durant tres setmanes seguides al mes, des de setembre a abril (prendre una càpsula de cada planta tres vegades al dia).
.- L’aromateràpia. Els terapeutes recomanen un massatge al voltant de les orelles i per sota per alleujar els dolors, per a això, utilitzeu una barreja d’unes gotes d’olis essencials de llimona i de niauli diluïdes en una cullerada sopera d’oli d’ametlles dolces.
.- La naturopatia. Segons aquesta teràpia, la intolerància a la llet o altres aliments podria ser la responsable d’una congestió de la trompa d’Eustaqui que afavoriria l’estancament de secrecions en l’oïda interna.
Otitis Mitjana
És una infecció agruda o crònica de l'orella mitjana, molt freqüent durant la infància.
Causes i vies de contagi:
Sol ser causada per bacteris del tipus Streptococcus pneumoniae o Haemophilus influenzae, entre altres. En general aquests bacteris arriben a l'orella mitjana a través de la trompa d'Eustaqui, normalment per la disseminació d'una infecció des de la gola. En general, qui ha patit aquest tipus d'infeccións en els primers anys de vida està exposat a que torni cada cop que tingui infecció de gola.
Simptomatologia:
Normalment es dóna després d'una rinofaringitis. El pacient té mal d'orella i una possible supuració, i manifesta febre, un rebuig als aliments, vòmits diarrees i una possible pèrdua de pes.
Complicacions:
Pot derivar en trastorns auditius crònics, com un dèficit d'audició que pot produir una sordesa irreversible; supuració crònica, etc.
Tractament:
Simptomàtic contra el dolor i antibiòtics específics. Es pot alleujar el malestar recolzant l'orella infectada sobre un drap sec calent.
Prevenció:
Evitar l'entrada d'aigua a les orelles i extremar la higiene en aquesta zona (però sense utilitzar bastonets a la part del canal o part interna de l'orella). En climes freds, es recomana tenir les orelles ben abrigades.
És una infecció agruda o crònica de l'orella mitjana, molt freqüent durant la infància.
Causes i vies de contagi:
Sol ser causada per bacteris del tipus Streptococcus pneumoniae o Haemophilus influenzae, entre altres. En general aquests bacteris arriben a l'orella mitjana a través de la trompa d'Eustaqui, normalment per la disseminació d'una infecció des de la gola. En general, qui ha patit aquest tipus d'infeccións en els primers anys de vida està exposat a que torni cada cop que tingui infecció de gola.
Simptomatologia:
Normalment es dóna després d'una rinofaringitis. El pacient té mal d'orella i una possible supuració, i manifesta febre, un rebuig als aliments, vòmits diarrees i una possible pèrdua de pes.
Complicacions:
Pot derivar en trastorns auditius crònics, com un dèficit d'audició que pot produir una sordesa irreversible; supuració crònica, etc.
Tractament:
Simptomàtic contra el dolor i antibiòtics específics. Es pot alleujar el malestar recolzant l'orella infectada sobre un drap sec calent.
Prevenció:
Evitar l'entrada d'aigua a les orelles i extremar la higiene en aquesta zona (però sense utilitzar bastonets a la part del canal o part interna de l'orella). En climes freds, es recomana tenir les orelles ben abrigades.
Conjuntivitis
És la malaltia ocular més freqüent, sobretot en infants. Consisiteix en una inflamació de la mucosa conjuntiva que recobreix l'interior de les parpelles i l'exterior del globus ocular, excepte la còrnia.
Causa i via de transmissió:
La causa pot ser una infecció, una al·lèrgia o un traumatisme. Les infeccions per virus o bacteris de la conjuntivitis són molt contagioses i es poden propagar entre els infants amb gran rapidesa, fins al punt de causar, en ocasions, epidèmies locals. Alguns dels bacteris que provoquen la conjuntivitis són les clamídies, els gonococs, els estafilococs i els estreptococs. El contagi pot ser directe, en tossir o esternudar, o indirecte per mitjà de tovalloles, mans, mocadors, etc. En els nounats es produeix per contaminació en el canal del part, i han de tractar-se ràpidament per evitar la pèrdua de la visió.
Simptomatologia:
Es caracteritza per envermelliment, picor, inflamació, sensació de "tenir alguna cosa a l'ull" en parpellejar, inflor a les parpelles, excés de sensibilitat de l'ull a la llum (fotofòbia) i secreció mucosa i de pus.
Tractament:
El tractament iniciall, sigui quina sigui la causa, ha de ser la neteja de l'ull amb aigua o sèrum fisiològic. Després, en cas que sigui vírica, com els refredats, es curen soles. La majoria de les conjuntivitis bacterianes es tracten amb antibiòtics locals en forma de col·liri o crema ocular. Per ajudar a millorar la condició dels ulls, convé rentar-los amb cura per eliminar-ne el pus i les costres que apareixen i després s'han d'eixugar amb una tovallola neta.
Prevenció:
S'han de prendre mesures higièniques com ara rentar-se les mans amb freqüència, no tocar-se ni gratar-se els ulls, no fer servir tovalloles ni llençols d'una persona infectada, etc.
És la malaltia ocular més freqüent, sobretot en infants. Consisiteix en una inflamació de la mucosa conjuntiva que recobreix l'interior de les parpelles i l'exterior del globus ocular, excepte la còrnia.
Causa i via de transmissió:
La causa pot ser una infecció, una al·lèrgia o un traumatisme. Les infeccions per virus o bacteris de la conjuntivitis són molt contagioses i es poden propagar entre els infants amb gran rapidesa, fins al punt de causar, en ocasions, epidèmies locals. Alguns dels bacteris que provoquen la conjuntivitis són les clamídies, els gonococs, els estafilococs i els estreptococs. El contagi pot ser directe, en tossir o esternudar, o indirecte per mitjà de tovalloles, mans, mocadors, etc. En els nounats es produeix per contaminació en el canal del part, i han de tractar-se ràpidament per evitar la pèrdua de la visió.
Simptomatologia:
Es caracteritza per envermelliment, picor, inflamació, sensació de "tenir alguna cosa a l'ull" en parpellejar, inflor a les parpelles, excés de sensibilitat de l'ull a la llum (fotofòbia) i secreció mucosa i de pus.
Tractament:
El tractament iniciall, sigui quina sigui la causa, ha de ser la neteja de l'ull amb aigua o sèrum fisiològic. Després, en cas que sigui vírica, com els refredats, es curen soles. La majoria de les conjuntivitis bacterianes es tracten amb antibiòtics locals en forma de col·liri o crema ocular. Per ajudar a millorar la condició dels ulls, convé rentar-los amb cura per eliminar-ne el pus i les costres que apareixen i després s'han d'eixugar amb una tovallola neta.
Prevenció:
S'han de prendre mesures higièniques com ara rentar-se les mans amb freqüència, no tocar-se ni gratar-se els ulls, no fer servir tovalloles ni llençols d'una persona infectada, etc.
dimecres, 23 de maig del 2012
La SIDA
Síndrome de la Immunodeficiència adquirida és el resultat a llarg termini de la infecció per l'anomenat virus VIH (virus de la immunodeficiència humana). Aquest virus ataca preferentment el sistema immunitari o de defensa de l'organisme, que deteriora i fa molt més vulnerable a patir infeccions o tumors. Es pot diferenciar entre la Sida i la Sida pediàtrica.
Causa i via de transmissió:
L'agent causant de la sida pediàtrica és un retrovirus humà de la família dels lentivirus, el VIH-1. La principal forma de transmissió del VIH en la infància és la vertical, de mare a fill durant l'embaràs, el part o la lactància. Tots els nounats fills de mares seropositives (que estan infectades amb el virus) o malaltes de sida presenten anticosso antiVIH de tipus IgG, que reben de la mare a través de la placenta, per la qual cosa detectar-ne la presència en els primers mesoso de vida no és sinònim d'infecció. Almenys 3 de cada 4 nadons de mares seropositives no estan realment infectats pel VIH i perden els anticossos antiVIH de procedència materna entre els primers 15 o 18 mesos de vida.
Encara que només entre un 25 - 35% d'infants nascuts de mares amb sida presenten infecció per VIH, aquesta via de transmissió és responsable del 90% de tots els casos de sida infantil. És menys freqüent, però també es pot adquirir a través dels mateixos mecanismes que la persona adulta, és a dir, per transfusions (avui en dia al nostre país no hi ha aquest risc), transplantaments, contactes veneris, etc.
Perquè es produeixi la transmissió, cal una quantitat suficient de virus, que només es troba a la sang, el semen i les secrecions vaginals de les persones infectades i, en menys concentració, a la llet materna. La infecció només es produeix si el virus penetra a l'organisme i entra en contacte amb la sang o les mucoses (pell que recobreix l'interior de la boca, la vagina, el penis i el recte) de la persona.
Tant les persones portadores, encara que no tinguin símptomes ni signes de la malaltia, com les malaltes de sida, poden transmetre la infecció a altres persones si no adopten les mesures de prevenció adequades.
Període d'incubació:
Quan fa entre 1 i 6 setmanes que el virus ha entrat a l'organisme, aquest comença a desenvolupar anticossos. Una persona infectada pot trigar molts anys a presentar símptomes.
Cal diferenciar entre Portador/seropositiu i malalt de la SIDA.
Un individu portador o malalt de SIDA té sempre una prova de SIDA positiva i ambdós poden transmetre el VIH. La diferència està en la capacitat del seu sistema immunitari de defensar-se de les infeccions o malalties oportunistes que defineixen a la malaltia de la SIDA. Per tant, el portador del VIH (seropositiu) és un individu que té una prova positiva i no presenta cap signe o símptoma de la malaltia de la SIDA, mentre que el malalt és el que ja presenta infeccions o malalties oportunistes per la greu deficiència del sistema immunitari secundari a la infecció pel Virus de la Immunodeficiència Humana
Síndrome de la Immunodeficiència adquirida és el resultat a llarg termini de la infecció per l'anomenat virus VIH (virus de la immunodeficiència humana). Aquest virus ataca preferentment el sistema immunitari o de defensa de l'organisme, que deteriora i fa molt més vulnerable a patir infeccions o tumors. Es pot diferenciar entre la Sida i la Sida pediàtrica.
Causa i via de transmissió:
L'agent causant de la sida pediàtrica és un retrovirus humà de la família dels lentivirus, el VIH-1. La principal forma de transmissió del VIH en la infància és la vertical, de mare a fill durant l'embaràs, el part o la lactància. Tots els nounats fills de mares seropositives (que estan infectades amb el virus) o malaltes de sida presenten anticosso antiVIH de tipus IgG, que reben de la mare a través de la placenta, per la qual cosa detectar-ne la presència en els primers mesoso de vida no és sinònim d'infecció. Almenys 3 de cada 4 nadons de mares seropositives no estan realment infectats pel VIH i perden els anticossos antiVIH de procedència materna entre els primers 15 o 18 mesos de vida.
Encara que només entre un 25 - 35% d'infants nascuts de mares amb sida presenten infecció per VIH, aquesta via de transmissió és responsable del 90% de tots els casos de sida infantil. És menys freqüent, però també es pot adquirir a través dels mateixos mecanismes que la persona adulta, és a dir, per transfusions (avui en dia al nostre país no hi ha aquest risc), transplantaments, contactes veneris, etc.
Perquè es produeixi la transmissió, cal una quantitat suficient de virus, que només es troba a la sang, el semen i les secrecions vaginals de les persones infectades i, en menys concentració, a la llet materna. La infecció només es produeix si el virus penetra a l'organisme i entra en contacte amb la sang o les mucoses (pell que recobreix l'interior de la boca, la vagina, el penis i el recte) de la persona.
Tant les persones portadores, encara que no tinguin símptomes ni signes de la malaltia, com les malaltes de sida, poden transmetre la infecció a altres persones si no adopten les mesures de prevenció adequades.
Període d'incubació:
Quan fa entre 1 i 6 setmanes que el virus ha entrat a l'organisme, aquest comença a desenvolupar anticossos. Una persona infectada pot trigar molts anys a presentar símptomes.
Cal diferenciar entre Portador/seropositiu i malalt de la SIDA.
Un individu portador o malalt de SIDA té sempre una prova de SIDA positiva i ambdós poden transmetre el VIH. La diferència està en la capacitat del seu sistema immunitari de defensar-se de les infeccions o malalties oportunistes que defineixen a la malaltia de la SIDA. Per tant, el portador del VIH (seropositiu) és un individu que té una prova positiva i no presenta cap signe o símptoma de la malaltia de la SIDA, mentre que el malalt és el que ja presenta infeccions o malalties oportunistes per la greu deficiència del sistema immunitari secundari a la infecció pel Virus de la Immunodeficiència Humana
Símptomes:
Els símptomes poden anar variant al llarg de les diferents etapes de desenvolupament de la malaltia:
Els símptomes menors de la infecció pel VIH.
· Augment persistent (més de tres mesos) del volum dels ganglis en molts llocs del cos.
· Pèrdua de pes superior al 10% del pes corporal.
· Febre.
· Suors nocturnes.
· Forma grups d' herpes (infecció vírica que es manifesta mitjançant infeccions cutànies doloroses).
· Diarrea persistent i abundant.
Aquests símptomes no són específics de la sida; moltes malalties generalment benignes poden ocasionar aquestes mateixes manifestacions.
Actualment no és possible preveure l'evolució de les persones que presenten aquestes símptomes menors.
Tractament:
Hi ha diferents medicaments antiretrovirals que actuen en diferents fases del cicle de replicació viral. Actualment es considera que el tractament més efectiu és la combinació de 3 medicaments. Aquestes combinacions poden tenir greus efectes secundaris, encara que quan s'usen amb precaució poden arribar a reduir els nivells del virus a la sang fins a xifres pràcticament indetectables.
Els símptomes poden anar variant al llarg de les diferents etapes de desenvolupament de la malaltia:
- 1a etapa (Etapa de contagi) És el moment en què es produeix el contagi. No hi ha símptomes.
- 2a etapa (Síndrome retroviral agut): És l'etapa en què els virus penetren en els ganglis limfàtics que apareix entre els 7 i 40 dies després del contagi i dura des d'uns 15 a 40 dies. Entre els símptomes més característics d'aquesta etapa tenim: cansament, febre, problemes del sistema digestiu, inflamació de les meninges i dels ganglis limfàtics, etc.
- 3a etapa (Etapa de latència): És una etapa en què la malaltia es va propagant al llarg d'uns 10 anys. Entre els símptomes més característics tenim: debilitat i cansament crònics, poc de gana, diarrea, inflamació dels ganglis, aprimament, sensació de pesadesa i endormiscament en braços i cames, problemes renals, digestius, etc.
- 4a etapa (Període terminal) Etapa en què el sistema immunitari esta tan debilitat que apareixen tota una sèrie de malalties que s'aprofiten d'aquesta debilitat per a manifestar-se: pneumònia, tuberculosi, varicel·la, herpes, fongs en la boca, sífilis, problemes mentals o articulatoris, càncers (El més característic és el sarcoma de Kaposi que es distingeix per les típiques taques vermelles fosques o violàcies a la pell)
Els símptomes menors de la infecció pel VIH.
· Augment persistent (més de tres mesos) del volum dels ganglis en molts llocs del cos.
· Pèrdua de pes superior al 10% del pes corporal.
· Febre.
· Suors nocturnes.
· Forma grups d' herpes (infecció vírica que es manifesta mitjançant infeccions cutànies doloroses).
· Diarrea persistent i abundant.
Aquests símptomes no són específics de la sida; moltes malalties generalment benignes poden ocasionar aquestes mateixes manifestacions.
Actualment no és possible preveure l'evolució de les persones que presenten aquestes símptomes menors.
Prevenció:
- Les pràctiques sexuals segures eviten la trasmissió del VIH. Si es tenen pràctiques amb penetració, el mètode més segur és l'ús correcte del preservatiu.
- No consumir drogues contribueix a prevenir la infecció però en cas de fer-ho cal evitar fer-ho per via intravenosa. Si s'injecten cal usar sempre material estèril o, almenys, l'han d'haver desinfectat abans amb llexiu domèstic. En cap cas s'ha de compartir l'equip d'injecció. Haurien de ser d'un sol ús.
- Les dones infectades haurien d'evitar quedar-se embarassades. Si deicideixen tenir la criatura poden rebre tractament amb antiretrovirals durant l'embaràs, la qual cosa redueix en un 60% el risc de transmissió de la infecció al fetus. Les mares infectades han d'evitar alletar.
- Cal seguir certes mesures bàsiques d'higiene i tot i que hi han moltes coses que es poden fer i compartir amb persones infectades sense correr riscos, cal saber on s'ha de vigilar i evitar tot allò que comporti material que pugui estar infectat amb sang, etc. (per exemple compartir raspalls de dents, fulles d'afeitar...)
Tractament:
Hi ha diferents medicaments antiretrovirals que actuen en diferents fases del cicle de replicació viral. Actualment es considera que el tractament més efectiu és la combinació de 3 medicaments. Aquestes combinacions poden tenir greus efectes secundaris, encara que quan s'usen amb precaució poden arribar a reduir els nivells del virus a la sang fins a xifres pràcticament indetectables.
A continuació veurem (una mica per sobre) una malaltia relativament nova que tot i això ha causat grans danys a l'esser humà expandint-se molt ràpidament en molt poc temps. Parlem de la SIDA (Sindrome de la ImmunoDeficiència Adquirida) causada per l' VIH (Virus de la Immunodeficiència Humana).
Per començar adjunto uns links on buscar informació relativa a l'enfermetat i consells sobre prevenció:
http://www.sidastudi.org/ca/homepage
http://www.acasc.info/es/
http://www.infosida.es/
Una campanya informativa sobre la prevenció de la Sida que van fer aquí a Espanya fa uns quants ja però que encara recordo:
Per començar adjunto uns links on buscar informació relativa a l'enfermetat i consells sobre prevenció:
http://www.sidastudi.org/ca/homepage
http://www.acasc.info/es/
http://www.infosida.es/
Una campanya informativa sobre la prevenció de la Sida que van fer aquí a Espanya fa uns quants ja però que encara recordo:
Adjunto un article que he trobat sobre la meningitis i investigadors catalans.
http://www.324.cat/noticia/13240/altres/Investigadors-catalans-creen-un-metode-de-diagnostic-de-la-meningitis-bacteriana
http://www.324.cat/noticia/13240/altres/Investigadors-catalans-creen-un-metode-de-diagnostic-de-la-meningitis-bacteriana
CATALUNYA
Investigadors catalans creen un mètode de diagnòstic de la meningitis bacteriana
Actualitzat a les 08:46 h 09/11/2006
Un equip d'investigadors catalans han creat un nou mètode de diagnòstic de la meningitis bacteriana que millora considerablement els sistemes actuals per detectar l'agent que provoca la malaltia. Identificar l'origen de la infecció, que poden ser bacteris o virus, es considera crucial per al tractament de la meningitis. El nou mètode de diagnòstic consisteix a utilitzar una tècnica genètica coneguda com a reacció en cadena de la polimerasa. Aquesta tècnica permet identificar de forma precisa la infecció, evita l'ús de material radiactiu i, a més, dóna informació sobre el bacteri encara que el pacient estigui prenent antibiòtics. Aquestes investigacions les publica una prestigiosa revista científica sobre infeccions.
Meningitis
És una malaltia poc freqüent però molt temuda, en que s'infecten les membranes (meninges) que envolten el cervell i la medul·la espinal. Hi ha dos grans grups de meningitis: les produïdes per virus (meningitis víriques) que són benignes, i les produïdes per bacteris (meningitis bacterianes), que poden arribar a ser molt greus i provocar seqüeles, sobretot sordesa, però també ceguesa i, en alguns cassos, fins i tot la mort.
La major part de les menengitis víriques estan causades per agents del grup dels enterovirus. Acostumen a presentar-se en petits brots o epidèmies a l'estiu i a la tardor, i es transmeten pels excrements i la saliva. Les meningitis víriques es curen solen i no deixen cap seqüela en la majoria dels casos, com en altres malalties produïdes per virus, i cal recordar que els antibiòtics no serveixen com a tractament.
En el cas de les meningitis bacterianes:
Causa i vies de transmissió:
Les dues més freqüents són les provocades per l' Haemophilus influenzae tipus B i la Neisseria meningitidis, més coneguda per meningococ. Se solen trobar a la gola i al nas de moltes persones, però només en algunes aconsegueix penetrar al cos a través de la sang (a la barrera hematoencefàlica) i aleshores provoca la malaltia.

Ambdós bacteris es transmeten per l'aire i per contacte directe amb les gotes de Flügge. El període de més risc de contagi s'estableix fins a les 24 hores després d'haver iniciat el tractament i dur mentre mentre l'organisme es troba a la nasofaringe. Els nounats són un grup especial en aquest sentit ja que les seves meninges són atacades per bacteris molt diferents dels de les persones adultes.
L'Haemphilus influenzae només provoca meningitis en la infància i la incidència més alta s'enregistra entre els 6 i els 12 mesos. En els 3 primers mesoso i passats dels 5 anys és dificil que es doni aquesta malaltia perquè en creixer l'organisme apren a defensar-s'hi. A Espanya es disposa d'una vacuna eficaç contra aquest bacteri des de l'any 2002 i es recomana administrar-la de manera sistemàtica.
El meningococ, en canvi, afecta a persones de totes les edats, encara que té més incidència en la infància i la adolescència. Hi ha diverses famílies (serotips) de meningococs, i dos dels més coneguts al nostre país són els B i els C. Aquest darrer tipus era molt poc freqüent fins fa uns anys però la seva presència s'ha incrementat. De moment només hi ha una vacuna eficaç contra el meningococ C.
Període d'incubació:
Entre 1 i 10 dies, tot i que en general és inferior a 4 dies.
Simptomatologia:
Els símptomes típics són:
És una malaltia poc freqüent però molt temuda, en que s'infecten les membranes (meninges) que envolten el cervell i la medul·la espinal. Hi ha dos grans grups de meningitis: les produïdes per virus (meningitis víriques) que són benignes, i les produïdes per bacteris (meningitis bacterianes), que poden arribar a ser molt greus i provocar seqüeles, sobretot sordesa, però també ceguesa i, en alguns cassos, fins i tot la mort.
La major part de les menengitis víriques estan causades per agents del grup dels enterovirus. Acostumen a presentar-se en petits brots o epidèmies a l'estiu i a la tardor, i es transmeten pels excrements i la saliva. Les meningitis víriques es curen solen i no deixen cap seqüela en la majoria dels casos, com en altres malalties produïdes per virus, i cal recordar que els antibiòtics no serveixen com a tractament.
En el cas de les meningitis bacterianes:
Causa i vies de transmissió:
Les dues més freqüents són les provocades per l' Haemophilus influenzae tipus B i la Neisseria meningitidis, més coneguda per meningococ. Se solen trobar a la gola i al nas de moltes persones, però només en algunes aconsegueix penetrar al cos a través de la sang (a la barrera hematoencefàlica) i aleshores provoca la malaltia.

Ambdós bacteris es transmeten per l'aire i per contacte directe amb les gotes de Flügge. El període de més risc de contagi s'estableix fins a les 24 hores després d'haver iniciat el tractament i dur mentre mentre l'organisme es troba a la nasofaringe. Els nounats són un grup especial en aquest sentit ja que les seves meninges són atacades per bacteris molt diferents dels de les persones adultes.
L'Haemphilus influenzae només provoca meningitis en la infància i la incidència més alta s'enregistra entre els 6 i els 12 mesos. En els 3 primers mesoso i passats dels 5 anys és dificil que es doni aquesta malaltia perquè en creixer l'organisme apren a defensar-s'hi. A Espanya es disposa d'una vacuna eficaç contra aquest bacteri des de l'any 2002 i es recomana administrar-la de manera sistemàtica.
El meningococ, en canvi, afecta a persones de totes les edats, encara que té més incidència en la infància i la adolescència. Hi ha diverses famílies (serotips) de meningococs, i dos dels més coneguts al nostre país són els B i els C. Aquest darrer tipus era molt poc freqüent fins fa uns anys però la seva presència s'ha incrementat. De moment només hi ha una vacuna eficaç contra el meningococ C.
Període d'incubació:
Entre 1 i 10 dies, tot i que en general és inferior a 4 dies.
Simptomatologia:
Els símptomes típics són:

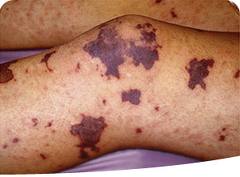
- febre elevada
- vòmits
- mal de cap intens i rigidesa del clatell (impossibilitat per doblegar del tot el coll cap endavant)
- també pot produir somnolència exagerada i confusió mental.
- erupció cutània, com unes taques vermelles o de color porpra
- l'infant sembla malalt; no juga, no somriu, li costa parlar, etc.
Complicacions:
Hi pot haver seqüeles tant sensorials (ceguesa, sordesa) com motores (paràlisi cerebral) com psíquiques (retard mental). Si no es detecta i es tracta pot ser letal.
Prevenció:
En els casos de meningitis bacterianes contagioses, les persones més properes o que han estat en contacte directe amb els malalts han de prendre un medicament preventiu durant pocs dies, a més de rebre la vacunació adequada si la infecció fos produïda per un dels bacteris contra els quals existeix vacuna.
Cal tenir present que estar vacunat de meningitis no garanteix protecció contra totes les meningitis possibles. Un grup important de casos greus a Espanya són provocats pel meningococ B, contra el que encara no hi ha una vacuna efectiva.
Tractament i cures:
Hospitalització i aïllament. Aquest tipus de meningitis es tracten amb antibiòtics que s'administren per via intravenosa i que requereixen sempre l'ingrés urgent en un hospital.
Donada la gravetat d'aquesta malaltia adjuntouns links que poden resultar d'interés per a ampliar la informació al respecte:
Per a intentar prevenir o per després d'haver patit alguna malaltia gastrointestinal, jo personalment recomano l'ús de productes prebiòtics i/o probiòtics (en qualsevol dels seus formats: càpsules, iogurts, begudes...). Es poden trobar fàcilment en tendes amb productes naturals, ecológics, algunes herboristeries...
Els prebiòtics, el que fan és ajudar a la flora intestinal que està present de forma natural al nostre organisme, principalment procurant el bon funcionament de l'aparell digestiu.
En aquesta pàgina web teniu molta més informació en relació al tema, tot i que si us interesa us animo com sempre a fer una mica més de recerca personal per la web i de primera mà a qualsevol establiment on els venguin.
http://www.biosfera.cat:8888/biosfera/?p=2470
Els prebiòtics, el que fan és ajudar a la flora intestinal que està present de forma natural al nostre organisme, principalment procurant el bon funcionament de l'aparell digestiu.
En aquesta pàgina web teniu molta més informació en relació al tema, tot i que si us interesa us animo com sempre a fer una mica més de recerca personal per la web i de primera mà a qualsevol establiment on els venguin.
http://www.biosfera.cat:8888/biosfera/?p=2470
Prebiòtics
Els prebiòtics són ingredients no digeribles de la dieta, que produeixen efectes beneficiosos estimulant selectivament el creixement i / o activitat d’un o més tipus de bacteris en el còlon, les que tenen al seu torn la propietat d’elevar el potencial de salut del hostaler.
Probiòtics
Els probiòtics són aquells microorganismes vius que, en ser agregats com a suplement a la dieta, afecten en forma beneficiosa al desenvolupament de la flora microbiana en l’intestí.
Els probiòtics estimulen les funcions protectores del sistema digestiu. Són també coneguts com a bio-terapèutics, bio-protectors o bio-profilàctics i s’utilitzen per a prevenir les infeccions entèriques i gastrointestinals.
Lambliosi
La Giardia lamblia és el paràsit infantil més freqüent, responsable de la majoria de les diarrees als centre infantils. Sobretot afecta a infants d'entre 2 i 3 anys.

Període d'incubació:
Entre 1 i 4 setmanes.
Causes i vies de transmissió:
La causa és un paràsit intestinal microscòpic: la Giardia lamblia. La infecció es transmet per via oral mitjançant la ingestió d'aigua o aliments contaminats amb quists (vegeu imatge) i també pel contacte de persona amb persona infectada. A més, s'ha associat amb l'exposició a aigües contaminades en centres de lleure, com ara piscines. Una altre via de transmismissió és l'oral-fecal i, en centres infantils, quan es mosseguen o llepen joguines o altres materials contaminats amb matèria fecal.
Simptomatologia:
La majoria de les persones infectades són asimptomàtiques, sobretot en les situacions epidèmiques. Quan s'en manifesten els símptomes, aquests apareixen com a diarrea líquida, que es pot resoldre ràpidament i pot anar acompanyada de nàusees, una disminució de la gana i molèsties abdominals. De vegades s'alternen episodis diarreics amb altres d'estrenyiment.
Complicacions:
Si no són tractats, entre un 30% i un 50% desenvolupen diarrees persistents i, en conseqüència poden presentar una mala absorció dels nutrients amb esteatorea (excés de matèria grassa en les deposicions) i pèrdua de pes. No és extrany que, en alguns casos, es produeixi un retard del creixement. La malabsorció de greixos, carbohidrats, sucres i vitamines pot tenir lloc també en els casos d'infecció asimptomàtica, per la qual cosa també hauran de ser tractats.
Prevenció:
Bàsicament higièniques. S'han de controlar les formes de transmissió d'una persona a l'altra conservant les normes d'higiène personal: rentar-se les mans abans de menjar i després d'anar al lavabo, després de rentar un infant, etc. També cal considerar la higiène alimentària (rentar molt bé els aliments que es consumeixen crus, com les fruites i verdures). Pel que fà a la teràpia mèdica, cal seguir un tractament antiparasitari, per prescripció mèdica, per permeti la desaparició de l'agent patogen.
La Giardia lamblia és el paràsit infantil més freqüent, responsable de la majoria de les diarrees als centre infantils. Sobretot afecta a infants d'entre 2 i 3 anys.

Període d'incubació:
Entre 1 i 4 setmanes.
Causes i vies de transmissió:
La causa és un paràsit intestinal microscòpic: la Giardia lamblia. La infecció es transmet per via oral mitjançant la ingestió d'aigua o aliments contaminats amb quists (vegeu imatge) i també pel contacte de persona amb persona infectada. A més, s'ha associat amb l'exposició a aigües contaminades en centres de lleure, com ara piscines. Una altre via de transmismissió és l'oral-fecal i, en centres infantils, quan es mosseguen o llepen joguines o altres materials contaminats amb matèria fecal.
Simptomatologia:
La majoria de les persones infectades són asimptomàtiques, sobretot en les situacions epidèmiques. Quan s'en manifesten els símptomes, aquests apareixen com a diarrea líquida, que es pot resoldre ràpidament i pot anar acompanyada de nàusees, una disminució de la gana i molèsties abdominals. De vegades s'alternen episodis diarreics amb altres d'estrenyiment.
Complicacions:
Si no són tractats, entre un 30% i un 50% desenvolupen diarrees persistents i, en conseqüència poden presentar una mala absorció dels nutrients amb esteatorea (excés de matèria grassa en les deposicions) i pèrdua de pes. No és extrany que, en alguns casos, es produeixi un retard del creixement. La malabsorció de greixos, carbohidrats, sucres i vitamines pot tenir lloc també en els casos d'infecció asimptomàtica, per la qual cosa també hauran de ser tractats.
Prevenció:
Bàsicament higièniques. S'han de controlar les formes de transmissió d'una persona a l'altra conservant les normes d'higiène personal: rentar-se les mans abans de menjar i després d'anar al lavabo, després de rentar un infant, etc. També cal considerar la higiène alimentària (rentar molt bé els aliments que es consumeixen crus, com les fruites i verdures). Pel que fà a la teràpia mèdica, cal seguir un tractament antiparasitari, per prescripció mèdica, per permeti la desaparició de l'agent patogen.
Gastroenteritis aguda infecciosa
*la terminació -itis sol fer referència a una inflamació.
El seu pròpi nom ens indica de què es tracta, una inflamació de l'estómac (gastritis*) i de l'intestí (enteritis). Es deu a una infecció del tracte gastrointestinal, que pot ser provocada per bacteris, virus, fongs, paràsits o protozous.
Causes i vies de transmissió:
En la infància estan causades majoritàriament per virus, sobretot a l'hivern (Rotavirus). La resta de les causes son, gairebé sempre, bacterianes (Salmonel·la, Shigella...). També la pot produir un paràsit, com la Giardia Lamblia (la veurem en la següent entrada). La majoria dels contagis es produeixen per via fecal-oral, encara que també es pot transmetre a través d'aliments contaminats.
Simptomatologia:
Apareixen de manera brusca
*la terminació -itis sol fer referència a una inflamació.
El seu pròpi nom ens indica de què es tracta, una inflamació de l'estómac (gastritis*) i de l'intestí (enteritis). Es deu a una infecció del tracte gastrointestinal, que pot ser provocada per bacteris, virus, fongs, paràsits o protozous.
Causes i vies de transmissió:
En la infància estan causades majoritàriament per virus, sobretot a l'hivern (Rotavirus). La resta de les causes son, gairebé sempre, bacterianes (Salmonel·la, Shigella...). També la pot produir un paràsit, com la Giardia Lamblia (la veurem en la següent entrada). La majoria dels contagis es produeixen per via fecal-oral, encara que també es pot transmetre a través d'aliments contaminats.
Simptomatologia:
Apareixen de manera brusca
- dolors abdominals
- nàusees
- diarrees
- vòmits
- i amb freqüència, febre i malestar general.
Les diarrees poden ser molt aquoses i fins i tot amb pus, sang o moc. La gravetat depèn de la pèrdua massiva d'aigua i de ions en deposicions i vòmits, que sol agreujar-se per desequilibri electrolític.
Complicacions:
Normalment no es presenten, la més freqüent és la deshidratació i es pot evitar procurant hidratar-nos de forma constant bebent aigua fresca i neta o alguna infussió suau i calmant.
Prevenció:
Extremar les mesures higièniques. Sobretot en nens que van a una llar d'infants o després d'estar al parc, etc... sempre vigilar que es rentin molt bé les mans abans de dinar o si estan malalts.
Tractament:
El tractament bàsic i fonamental és prevenir la deshidratació. En cas de pèrdua d'aigua, el tractament es basarà en la reposició d'aigua i ions, per via oral si la pèrdua es moderada o intravenosa si la pèrdua és greu. Només en algunes gastroenteritis bacterianes invasives s'administren antibiòtics. Paral·lelament cal realitzar un tractament dietètic.
Legionel·losi
Aquesta malaltia és un tipus de pneumònia atípica (podeu veure l'entra anterior on parlàvem de la pneumònia aguda). Aquesta malaltia va ser descrita per primera vegada el 1976 en un convenció de la legió nord-americana (d'aquí el seu nom). La població amb més risc de patir-la són persones immunodeprimides, les persones de més de 50 anys, els infants, fumadors i malalts crònics.
Causes i vies de transmissió:
Està produïda per un bacil anomenat Legionella pneumophila, que creix en tota mena de llocs relacionats amb l'aigua, des d'ambients naturals fins a torres de refrigeració o aires condicionats, on proliferen i formen colònies en biofilms. Es transmet inhalant aerosols, per exemple, en una dutxa calenta.
Periode d'incubació:
Els primers símptomes triguen entre 2 i 10 dies en manifestar-se.
Simptomatologia:
Com a tota pneumònia atípica els símptomes són molt difusos. Els pacients presenten febre, malestar general, mal de cap, miàlgia... és una malaltia molt ràpida i si no es detecta a temps pot causar la mort. No obstant això, s'acostuma a diagnosticar de manera ràpida, ja que en aparèixer un cas mai no va sol.
Com a curiositat mencionar que al juliol de 2001 es va donar el cas més greu de legionel·losi a Murcia, Espanya. El resultat va ser 6 morts i més de 600 afectats, amb el focus de la epidèmia localitzat a un hospital. Cada any es continuen produint brots de legionelosi en les torres de refrigeració de diversos hospitals i centres sanitaris espanyols.
Tractament i prevenció:
Hi ha un antibiòtic molt eficaç, l'eritromicina, però depèn molt de la virulència de cada soca i en aquest cas, és molt més eficaç una correcta prevenció.
Es recomanable que l'aigua que s'utilitza a casa estigui a una temperatura inferior als 20º C o superior als 60ºC. Usar una dosi adequada de biocides, a l'hora de clorar les picines, dissenyar i utilitzar materials adequats en la construcció dels sistemes d'aigua dels edificis i evitar la formació i la transmissió d'aerosols. Des de fa anys els hospitals, hotels, escoles, etc. tenen una legislació de cara a evitar brots d'aquesta malaltia.
A la pàgina d' ATHISA trobem alguns cosells a tenir en compte per al bon manteniment de les instal·lacions:
Cinco estrategias contra la legionela
Según el Ministerio de Sanidad y Consumo español, cinco son las estrategias a seguir para el mantenimiento de las instalaciones suceptibles de sufrir un brote de legionelosis. Cumplimos cada una de ellas:
 Planimetría
Planimetría
Elaboramos un plano señalizado de cada instalación que contemple todos sus componentes, que se actualizará cada vez que se realice alguna modificación. Se recogerán en éste los puntos o zonas críticas en donde se debe facilitar la toma de muestras del agua.
 Evaluación
Evaluación
Revisamos y examinamos toda la instalación para asegurar su correcto funcionamiento, estableciendo los puntos críticos, parámetros a medir y los procedimientos a seguir, así como la periodicidad de cada actividad.
 Control del agua
Control del agua
Aseguramos la calidad del agua con productos, dosis y procedimientos, así como con la introducción de parámetros de control físicos, químicos y biológicos, los métodos de medición y la periodicidad de los análisis.
 Limpieza y desinfección
Limpieza y desinfección
Para asegurar que toda la instalación funciona en condiciones de seguridad limpiamos y desinfectamos a conciencia, estableciendo claramente los procedimientos, productos a utilizar y dosis, precauciones a tener en cuenta, y la periodicidad de cada actividad.
 Libro de registro
Libro de registro
Existencia de un registro de mantenimiento de cada instalación que recoja todas las incidencias, actividades realizadas, resultados obtenidos y las fechas de paradas y puestas en marcha técnicas de la instalación, incluyendo su motivo.
http://www.athisa.es/legionelosis/legionelosis.html
Aquesta malaltia és un tipus de pneumònia atípica (podeu veure l'entra anterior on parlàvem de la pneumònia aguda). Aquesta malaltia va ser descrita per primera vegada el 1976 en un convenció de la legió nord-americana (d'aquí el seu nom). La població amb més risc de patir-la són persones immunodeprimides, les persones de més de 50 anys, els infants, fumadors i malalts crònics.
Causes i vies de transmissió:
Està produïda per un bacil anomenat Legionella pneumophila, que creix en tota mena de llocs relacionats amb l'aigua, des d'ambients naturals fins a torres de refrigeració o aires condicionats, on proliferen i formen colònies en biofilms. Es transmet inhalant aerosols, per exemple, en una dutxa calenta.
Periode d'incubació:
Els primers símptomes triguen entre 2 i 10 dies en manifestar-se.
Simptomatologia:
Com a tota pneumònia atípica els símptomes són molt difusos. Els pacients presenten febre, malestar general, mal de cap, miàlgia... és una malaltia molt ràpida i si no es detecta a temps pot causar la mort. No obstant això, s'acostuma a diagnosticar de manera ràpida, ja que en aparèixer un cas mai no va sol.
Com a curiositat mencionar que al juliol de 2001 es va donar el cas més greu de legionel·losi a Murcia, Espanya. El resultat va ser 6 morts i més de 600 afectats, amb el focus de la epidèmia localitzat a un hospital. Cada any es continuen produint brots de legionelosi en les torres de refrigeració de diversos hospitals i centres sanitaris espanyols.
Tractament i prevenció:
Hi ha un antibiòtic molt eficaç, l'eritromicina, però depèn molt de la virulència de cada soca i en aquest cas, és molt més eficaç una correcta prevenció.
Es recomanable que l'aigua que s'utilitza a casa estigui a una temperatura inferior als 20º C o superior als 60ºC. Usar una dosi adequada de biocides, a l'hora de clorar les picines, dissenyar i utilitzar materials adequats en la construcció dels sistemes d'aigua dels edificis i evitar la formació i la transmissió d'aerosols. Des de fa anys els hospitals, hotels, escoles, etc. tenen una legislació de cara a evitar brots d'aquesta malaltia.
A la pàgina d' ATHISA trobem alguns cosells a tenir en compte per al bon manteniment de les instal·lacions:
Cinco estrategias contra la legionela
Según el Ministerio de Sanidad y Consumo español, cinco son las estrategias a seguir para el mantenimiento de las instalaciones suceptibles de sufrir un brote de legionelosis. Cumplimos cada una de ellas:
Elaboramos un plano señalizado de cada instalación que contemple todos sus componentes, que se actualizará cada vez que se realice alguna modificación. Se recogerán en éste los puntos o zonas críticas en donde se debe facilitar la toma de muestras del agua.
Revisamos y examinamos toda la instalación para asegurar su correcto funcionamiento, estableciendo los puntos críticos, parámetros a medir y los procedimientos a seguir, así como la periodicidad de cada actividad.
Aseguramos la calidad del agua con productos, dosis y procedimientos, así como con la introducción de parámetros de control físicos, químicos y biológicos, los métodos de medición y la periodicidad de los análisis.
Para asegurar que toda la instalación funciona en condiciones de seguridad limpiamos y desinfectamos a conciencia, estableciendo claramente los procedimientos, productos a utilizar y dosis, precauciones a tener en cuenta, y la periodicidad de cada actividad.
Existencia de un registro de mantenimiento de cada instalación que recoja todas las incidencias, actividades realizadas, resultados obtenidos y las fechas de paradas y puestas en marcha técnicas de la instalación, incluyendo su motivo.
http://www.athisa.es/legionelosis/legionelosis.html
dimarts, 22 de maig del 2012
ASMA BRONQUIAL
L'asma és una malaltia inflamatòria de les vies aèries (bronquis). Les causes d'aquesta inflamació són diverses. Podeu veure l'entrada sota la introducció a les malalties respiratòries on hi ha un petit video que menciona l'asma.
La principal causa és l'existència d'al·lèrgia respiratòria (de fet un 80% d’ asmàtics són al·lèrgics) però hi ha factors de tipus hereditari (sobretot tenen valor els antecedents en pares i germans), de tipus ambiental (inhalació de vapors, gasos, aerosols...), de tipus infecciós (algunes infeccions víriques com la bronquiolitis per virus sincitial respiratori) o altres (sota pes al néixer i/o naixement prematur; tabaquisme passiu des de la infància...).
En general l'asma apareixerà en una persona amb predisposició genètica que desenvolupa al·lèrgia, i s'iniciarà per culpa d'algun factor com una infecció, gran exposició a la substància a la qual té al·lèrgia o inhalació de gasos, per exemple.
L'asma pot iniciar-se a qualsevol edat de la vida. De manera esquemàtica podem destacar 3 tipus d'asma:
El que apareix des de la primera infància (abans dels tres anys): condicionat per les infeccions respiratòries (sobretot en nens que han tingut una bronquiolitis). Generalment sense al·lèrgia associada. És més freqüent en nens prematurs i la tendència és a desaparèixer en la segona infància.
L'asma al·lèrgica que sovint apareix a la primera o segona infància i a la joventut. Acostuma a anar acompanyada de rinoconjuntivitis al·lèrgica, o antecedents de eccema infantil (dermatitis atòpica) o al·lèrgia alimentària a l'ou o a la llet. Condicionada per la inhalació d’ al·lèrgens i amb tendència a persistir durant molt temps.
Hi ha un tipus d'asma no al·lèrgic que apareix en persones adultes que tenen a més a més sinusitis i/o poliposis nasal i/o intolerància a la aspirina i derivats. El procés es pot iniciar amb la poliposis nasal (congestió nasal, pèrdua d'olfacte, abundant destil·lació nasal aquosa...) i de manera progressiva (de vegades en anys, altres en mesos) poden aparèixer els símptomes respiratoris i la intolerància a la aspirina. Aquest tipus d'asma es diu Tríade ASA o Síndrome de Widal i sembla ésser a causa d’ una dolenta regulació dels processos inflamatoris de les vies aèries.
Una vegada desenvolupada la inflamació bronquial apareixen els símptomes d'asma:
Quan aquests símptomes es presenten junts parlem de broncospasme (espasme bronquial): els bronquis es tanquen i no deixen passar l'aire. El metge pot auscultar xiulets i allargament de la fase espiratòria de la respiració. Si es fa una prova de la capacitat pulmonar (espirometría o mesura del pic-fluxe respiratori o peak flow) es detecta una reculada en la sortida de l'aire (obstrucció respiratòria) i també pot veure's disminució de la capacitat pulmonar.
L'asma apareix més sovint de nit de manera espontània o precipitada per l'exercici, per la inhalació d’ irritants o coincidint amb un refredat. Pot ser lleu i autolimitarse sense tractament o requerir atenció mèdica urgent.
L'asma pot ser intermitent (crisi que apareixen de manera esporàdica, generalment lleus i sense símptomes entre crisis i crisis) o persistent (crisi i símptomes habituals).
El diagnòstic es fa a partir dels símptomes, de les proves de capacitat pulmonar (espirometría o peak flow) i de les proves d'al·lèrgia.
En general hi ha dos tipus de tractaments per a l'asma: els broncodilatadores i el tractament de base, constituït pels medicaments profilàctics o antiinflamatoris.
Els broncodilatadores són fàrmacs que disminueixen de forma ràpida (uns 15 minuts) l'obstrucció bronquial, responsable dels símptomes de l'asma, però no actuen sobre les causes d'aquesta obstrucció. S’han d'utilitzar quan es presenten símptomes d'asma i sempre que ho indiqui el metge.
Els tractaments de base disminueixen la inflamació dels bronquis, que és una de les causes de l'obstrucció bronquial de l'asma. Per a ser efectius han de prendre's de forma regular, es tinguin símptomes o no. No són útils per a millorar ràpidament els símptomes d'asma.
Aquests tractaments es poden administrar de forma inhalada per aerosol, en pols o amb un nebulitzador, i també de forma oral. Els aerosols s’han d'utilitzar preferentment amb càmera espaiadora. Aquest és un instrument que millora l'eficàcia del medicament i el seu ús és molt important.
L'asma és una malaltia inflamatòria de les vies aèries (bronquis). Les causes d'aquesta inflamació són diverses. Podeu veure l'entrada sota la introducció a les malalties respiratòries on hi ha un petit video que menciona l'asma.
La principal causa és l'existència d'al·lèrgia respiratòria (de fet un 80% d’ asmàtics són al·lèrgics) però hi ha factors de tipus hereditari (sobretot tenen valor els antecedents en pares i germans), de tipus ambiental (inhalació de vapors, gasos, aerosols...), de tipus infecciós (algunes infeccions víriques com la bronquiolitis per virus sincitial respiratori) o altres (sota pes al néixer i/o naixement prematur; tabaquisme passiu des de la infància...).
En general l'asma apareixerà en una persona amb predisposició genètica que desenvolupa al·lèrgia, i s'iniciarà per culpa d'algun factor com una infecció, gran exposició a la substància a la qual té al·lèrgia o inhalació de gasos, per exemple.
L'asma pot iniciar-se a qualsevol edat de la vida. De manera esquemàtica podem destacar 3 tipus d'asma:
El que apareix des de la primera infància (abans dels tres anys): condicionat per les infeccions respiratòries (sobretot en nens que han tingut una bronquiolitis). Generalment sense al·lèrgia associada. És més freqüent en nens prematurs i la tendència és a desaparèixer en la segona infància.
L'asma al·lèrgica que sovint apareix a la primera o segona infància i a la joventut. Acostuma a anar acompanyada de rinoconjuntivitis al·lèrgica, o antecedents de eccema infantil (dermatitis atòpica) o al·lèrgia alimentària a l'ou o a la llet. Condicionada per la inhalació d’ al·lèrgens i amb tendència a persistir durant molt temps.
Hi ha un tipus d'asma no al·lèrgic que apareix en persones adultes que tenen a més a més sinusitis i/o poliposis nasal i/o intolerància a la aspirina i derivats. El procés es pot iniciar amb la poliposis nasal (congestió nasal, pèrdua d'olfacte, abundant destil·lació nasal aquosa...) i de manera progressiva (de vegades en anys, altres en mesos) poden aparèixer els símptomes respiratoris i la intolerància a la aspirina. Aquest tipus d'asma es diu Tríade ASA o Síndrome de Widal i sembla ésser a causa d’ una dolenta regulació dels processos inflamatoris de les vies aèries.
Una vegada desenvolupada la inflamació bronquial apareixen els símptomes d'asma:
- Ofec (dispnea): dificultat respiratòria amb sensació d'opressió o pes en el pit.
- Xiulets (sibilàncies): soroll agut que es produeix en els bronquis a l'estar disminuït el pas de l'aire.
- Tos: seca, generalment en atacs i sobretot de nit.
Quan aquests símptomes es presenten junts parlem de broncospasme (espasme bronquial): els bronquis es tanquen i no deixen passar l'aire. El metge pot auscultar xiulets i allargament de la fase espiratòria de la respiració. Si es fa una prova de la capacitat pulmonar (espirometría o mesura del pic-fluxe respiratori o peak flow) es detecta una reculada en la sortida de l'aire (obstrucció respiratòria) i també pot veure's disminució de la capacitat pulmonar.
Altres símptomes inclouen: tos, sorolls sibilants, secrecions (flegmes), fatiga i un estat d'angoixa amb sudoració, pell freda i palidesa.
L'asma apareix més sovint de nit de manera espontània o precipitada per l'exercici, per la inhalació d’ irritants o coincidint amb un refredat. Pot ser lleu i autolimitarse sense tractament o requerir atenció mèdica urgent.
L'asma pot ser intermitent (crisi que apareixen de manera esporàdica, generalment lleus i sense símptomes entre crisis i crisis) o persistent (crisi i símptomes habituals).
Si l'asma bronquial perdura, pot derivar en emfisemes.
El diagnòstic es fa a partir dels símptomes, de les proves de capacitat pulmonar (espirometría o peak flow) i de les proves d'al·lèrgia.
En general hi ha dos tipus de tractaments per a l'asma: els broncodilatadores i el tractament de base, constituït pels medicaments profilàctics o antiinflamatoris.
Els broncodilatadores són fàrmacs que disminueixen de forma ràpida (uns 15 minuts) l'obstrucció bronquial, responsable dels símptomes de l'asma, però no actuen sobre les causes d'aquesta obstrucció. S’han d'utilitzar quan es presenten símptomes d'asma i sempre que ho indiqui el metge.
Els tractaments de base disminueixen la inflamació dels bronquis, que és una de les causes de l'obstrucció bronquial de l'asma. Per a ser efectius han de prendre's de forma regular, es tinguin símptomes o no. No són útils per a millorar ràpidament els símptomes d'asma.
Aquests tractaments es poden administrar de forma inhalada per aerosol, en pols o amb un nebulitzador, i també de forma oral. Els aerosols s’han d'utilitzar preferentment amb càmera espaiadora. Aquest és un instrument que millora l'eficàcia del medicament i el seu ús és molt important.
El metge ha de receptar, en cada cas, el tractament adequat segons quina en sigui la causa.
Prevenció:
Bàsicament, a partir de l'adopció de mesures higièniques ambientals a fi de modificar els factors que predisposen a l' aparició de l'asma: disminuir la presència d'àcars, no fumar, utilitzar humidificadors, aspiradors amb filtre, etc.
Part de la informació d'aquesta entrada ha estat recollida a:
http://www.scaic.cat/scaic/detalle-enfermedad-alergica-27
Pneumònies agudes
La pneumònia és una inflamació dels pulmons que provoca una dificultat respiratòria. És molt freqüent en infants menor d'un any.
Causa:
Gairebé sempre estan produïdes per virus i en menys freqüència, per bacteris. Podria donar-se el cas, tot i que és molt poc probable, que fossin provocades per fongs, protozous o substàncies químiques. El 75% de les pneumònies agudes es pordueixen a l'hivern.
Simptomatologia:
Varia segons l'origen, l'edat, les circumstàncies personals, etc. però en general es presenta en forma de crisis agudes amb calfreds bruscos, sudoració i dolor. També acostuma a donar-se febre alta, tos, mal de cap -cefalees- , vòmits, taquicardia, herpes labials (a causa de la disminució de les defenses), signes d'insuficiència respiratòria i cianosi (color blavós de la pell degut a la manca d'oxigen). Acostuma a acabar en crisi, de la mateixa manera que comença, de manera ràpida i espontànea.
Complicacions:
Tot i que és una malaltia greu, la recuperació acostuma a ser completa al cap d'una setmana. No obstant poden sorgir complicacions que afecten el sistema pulmonar, com ara embassaments pleurals o abscessos pulmonars.
Tractament:
En casos greus es necessita hospitalització per a cures intensives i l'administració d'oxigen. Si es tracta d'una infecció bacteriana cal seguir un tractament amb antibiòtics que sempre haura de receptar el metge/pediatra. Les pneumònies víriques es curen soles i acostumen a desaparèixer de manera espontània. De tota manera, com a mesura general, convé fer repòs, ingerir aigua per hidratar-se, efectuar una oxigenació en cas de necessitat i seguir el tractament farmacològic simptomàtic (per alleujar els símptomes) amb antitèrmics, analgèsics i broncodilatadors.
La pneumònia és una inflamació dels pulmons que provoca una dificultat respiratòria. És molt freqüent en infants menor d'un any.
Causa:
Gairebé sempre estan produïdes per virus i en menys freqüència, per bacteris. Podria donar-se el cas, tot i que és molt poc probable, que fossin provocades per fongs, protozous o substàncies químiques. El 75% de les pneumònies agudes es pordueixen a l'hivern.
Simptomatologia:
Varia segons l'origen, l'edat, les circumstàncies personals, etc. però en general es presenta en forma de crisis agudes amb calfreds bruscos, sudoració i dolor. També acostuma a donar-se febre alta, tos, mal de cap -cefalees- , vòmits, taquicardia, herpes labials (a causa de la disminució de les defenses), signes d'insuficiència respiratòria i cianosi (color blavós de la pell degut a la manca d'oxigen). Acostuma a acabar en crisi, de la mateixa manera que comença, de manera ràpida i espontànea.
Complicacions:
Tot i que és una malaltia greu, la recuperació acostuma a ser completa al cap d'una setmana. No obstant poden sorgir complicacions que afecten el sistema pulmonar, com ara embassaments pleurals o abscessos pulmonars.
Tractament:
En casos greus es necessita hospitalització per a cures intensives i l'administració d'oxigen. Si es tracta d'una infecció bacteriana cal seguir un tractament amb antibiòtics que sempre haura de receptar el metge/pediatra. Les pneumònies víriques es curen soles i acostumen a desaparèixer de manera espontània. De tota manera, com a mesura general, convé fer repòs, ingerir aigua per hidratar-se, efectuar una oxigenació en cas de necessitat i seguir el tractament farmacològic simptomàtic (per alleujar els símptomes) amb antitèrmics, analgèsics i broncodilatadors.
Sobre la bronquiolitisLa bronquiolitis és una malaltia freqüent de l'aparell respiratori, provocada per unainfecció que afecta les vies respiratòries diminutes, denominades "bronquíols",que desemboquen en els pulmons. Conforme aquestes vies respiratòries es vaninflamant, s'inflen i s'omplen de mucositat, la qual cosa dificulta la respiració.
- Afecta amb major freqüència a lactants i nens petits perquè les seves vies respiratòries, de mida més reduïda, s'obstrueixen amb més facilitat que les dels nens grans i els adults.
- És més comú durant els dos primers anys de vida, amb una màxima incidència entre els tres i els sis mesos d'edat.
- És més freqüent en els nadons i nens de gènere masculí, els que no s'han alimentat amb llet materna i els que viuen en condicions pobres d'higiene.
- L'assistència a escoles bressols i l'exposició al fum del tabac també poden incrementar les probabilitats que un nadó o nen petit desenvolupi una bronquiolitis.
Encara que sol tractar-se d'una malaltia lleu, alguns nadons corren el risc d'emmalaltir de gravetat i requerir hospitalització. Els factors que augmenten el risc de desenvolupar una bronquiolitis greu inclouen el naixement prematur, patir prèviament una malaltia pulmonar o cardíaca crònica i tenir un sistema immunològic debilitat per malalties o medicaments.
Els nens que han patit bronquiolitis tenen més probabilitats de desenvolupar asma més endavant, però encara no és clar si la bronquiolitis provoca o desencadena l'asma o si els nens que desenvolupen asma quan són grans simplement eren més proclius a desenvolupar bronquiolitis durant la lactància. S'estan realitzant estudis per aclarir la relació existent entre la bronquiolitis i el posterior desenvolupament de l'asma.
Causa:
La bronquiolitis sol estar provocada per una infecció viral, més sovint la infecció pel virus sincitial respiratori (VSR). Les infeccions causades per aquest virus són responsables de més de la meitat de tots els casos de bronquiolitis i es produeixen sobretot a l'hivern i a principis de la primavera. Altres virus associats a la bronquiolitis inclouen el rhinovirus, el virus de la grip i el metapneumovirus humà.
Signes i símptomes
Els primers símptomes de bronquiolitis solen ser els mateixos que els del refredat comú:
De vegades si no es tracta, es desenvolupen de forma gradual problemes respiratoris més greus, marcats pels següents signes:
En els casos greus, els símptomes empitjoren amb rapidesa. Un nen amb bronquiolitis greu es pot fatigar per l'esforç de respirar i entrar una quantitat molt escassa d'aire als pulmons a causa de l'obstrucció de les seves petites vies respiratòries. La seva pell pot tornar-se blavosa ("cianosi"), el que resulta especialment visible en els llavis i les ungles. El nen també es pot deshidratar per l'esforç constant, suor, els vòmits i la reduïda ingesta d'aliments.
Contagi
La bronquiolitis és contagiosa. Els gèrmens es propaguen a través de gotetes de fluid procedents del nas i la boca d'una persona infectada. Aquestes són aerotransportades mitjançant esternuts, tos o rialles, i també poden acabar sobre objectes que toca la persona infectada, com mocadors usats o joguines.
Els nadons que assisteixen a llars d'infants tenen major risc de contraure una infecció que podria derivar en bronquiolitis perquè estan en contacte directe amb molts nens petits i com a conseqüència tenen més oportunitats de contagi.
Prevenció
La millor forma d'evitar la propagació dels virus que poden provocar una bronquiolitis consisteix a rentar-se les mans sovint. També pot ajudar el fet de mantenir els nadons lluny de persones refredades o amb tos. Els nadons que estan exposats al fum del tabac tenen més probabilitats de contreure bronquiolitis més greus, en comparació amb els nadons que viuen en cases on no es fuma. Per això és tan important evitar exposar a la població infantil al fum del tabac.
Tot i que encara no s'ha desenvolupat una vacuna contra la bronquiolitis, hi ha un medicament que es pot administrar per reduir la gravetat d'aquesta malaltia. Conté anticossos contra el VSR i s'injecta mensualment durant l'estació on es produeixen més casos d'infecció pel VSR. Aquest medicament només és recomanable en nadons amb risc elevat de contraure bronquiolitis, com els molt prematurs o aquells que pateixen una malaltia pulmonar o cardíaca crònica.
Període d'incubació
El període d'incubació (el temps que transcorre des de la infecció fins a l'aparició dels símptomes) oscil · la de diversos dies a una setmana, en funció de la infecció que provoqui la bronquiolitis.
Durada
La bronquiolitis sol durar al voltant de 12 dies, però els nens que pateixen casos més greus d'aquesta malaltia poden seguir tossint durant setmanes. En general, la malaltia arriba al punt de major intensitat entre el segon i el tercer dia des de l'inici de la tos i de les dificultats per respirar i després remet de forma gradual.
Signes i símptomes
Els primers símptomes de bronquiolitis solen ser els mateixos que els del refredat comú:
- congestió nasal
- mocs
- tos lleu
- febre baixa
De vegades si no es tracta, es desenvolupen de forma gradual problemes respiratoris més greus, marcats pels següents signes:
- respiració ràpida i superficial
- freqüència cardíaca accelerada
- enfonsament del coll i del tòrax en cada respiració, el que rep el nom de "retraccions"
- eixamplament de les fosses nasals
- irritabilitat, associada dificultats per dormir i signes de fatiga o adormiment.
En els casos greus, els símptomes empitjoren amb rapidesa. Un nen amb bronquiolitis greu es pot fatigar per l'esforç de respirar i entrar una quantitat molt escassa d'aire als pulmons a causa de l'obstrucció de les seves petites vies respiratòries. La seva pell pot tornar-se blavosa ("cianosi"), el que resulta especialment visible en els llavis i les ungles. El nen també es pot deshidratar per l'esforç constant, suor, els vòmits i la reduïda ingesta d'aliments.
Contagi
La bronquiolitis és contagiosa. Els gèrmens es propaguen a través de gotetes de fluid procedents del nas i la boca d'una persona infectada. Aquestes són aerotransportades mitjançant esternuts, tos o rialles, i també poden acabar sobre objectes que toca la persona infectada, com mocadors usats o joguines.
Els nadons que assisteixen a llars d'infants tenen major risc de contraure una infecció que podria derivar en bronquiolitis perquè estan en contacte directe amb molts nens petits i com a conseqüència tenen més oportunitats de contagi.
Prevenció
La millor forma d'evitar la propagació dels virus que poden provocar una bronquiolitis consisteix a rentar-se les mans sovint. També pot ajudar el fet de mantenir els nadons lluny de persones refredades o amb tos. Els nadons que estan exposats al fum del tabac tenen més probabilitats de contreure bronquiolitis més greus, en comparació amb els nadons que viuen en cases on no es fuma. Per això és tan important evitar exposar a la població infantil al fum del tabac.
Tot i que encara no s'ha desenvolupat una vacuna contra la bronquiolitis, hi ha un medicament que es pot administrar per reduir la gravetat d'aquesta malaltia. Conté anticossos contra el VSR i s'injecta mensualment durant l'estació on es produeixen més casos d'infecció pel VSR. Aquest medicament només és recomanable en nadons amb risc elevat de contraure bronquiolitis, com els molt prematurs o aquells que pateixen una malaltia pulmonar o cardíaca crònica.
Període d'incubació
El període d'incubació (el temps que transcorre des de la infecció fins a l'aparició dels símptomes) oscil · la de diversos dies a una setmana, en funció de la infecció que provoqui la bronquiolitis.
Durada
La bronquiolitis sol durar al voltant de 12 dies, però els nens que pateixen casos més greus d'aquesta malaltia poden seguir tossint durant setmanes. En general, la malaltia arriba al punt de major intensitat entre el segon i el tercer dia des de l'inici de la tos i de les dificultats per respirar i després remet de forma gradual.
Tractament professional
Per sort, la majoria dels casos de bronquiolitis són lleus i no requereixen cap tractament professional específic. Els antibiòtics no són útils perquè la bronquiolitis està provocada per una infecció viral i els antibiòtics només són eficaços en les infeccions bacterianes. De vegades s'administra medicació per ajudar a desobstruir les vies expiratòries del nen.
Els nadons que tenen problemes per respirar, estan deshidratats o semblen cansats sempre han de ser avaluats per un metge. Els lactants moderada o greument malalts poden requerir hospitalització perquè rebin una atenta observació, líquids i oxigen humit. En comptades ocasions i en casos molt greus, s'utilitzen respiradors per ajudar el nadó a respirar fins que comenci a millorar.
Tractament a casa
El millor tractament per a la majoria dels nens és donar-los temps perquè es recuperin i abundants líquids. Assegurar-se que un pacient beu suficient líquid pot resultar una mica complicat, ja que un lactant o nen amb bronquiolitis pot no tenir ganes de beure. Per tant, se'ls ha d'oferir líquid en petites quantitats i amb major freqüència de l'habitual.
L'aire d'interiors, sobretot durant l'hivern, pot ressecar les vies respiratòries i fer que la mucositat es torni més enganxosa. Alguns pares col · loquen humidificadors de vapor fred a l'habitació del nen per fluïdificar la mucositat de les vies respiratòries i alleujar la tos i la congestió. Si utilitzeu un, netegeu cada dia amb lavandina d'ús domèstic per evitar la formació de floridura. Eviti els humidificadors de vapor calent, que poden ser perillosos i provocar cremades.
Per aclarir la congestió nasal, proveu d'utilitzar una perita i gotes nasals de solució salina. Això pot ser especialment útil just abans d'alimentar i de ficar al llit al nen. De vegades, ficar al llit al nen en una postura lleugerament alçada, és a dir, amb l'esquena una mica aixecada, pot ajudar a reduir l'esforç respiratori. El paracetamol pot baixar la febre i alleujar les molèsties. Assegureu-vosd'administrar les dosis adequades i amb la periodicitat adequada en funció del pes del nen.
Truqui al pediatre si el seu fill:
- presenta respiració accelerada, sobretot si va acompanyada de retraccions o de "xiulets"
- podria estar deshidratat a causa de la falta de gana o els vòmits
- està més somnolent del que és habitual
- té febre molt alta
- té una tos que empitjora
- sembla fatigat o somnolent
- Demani ajuda immediata si el seu fill té problemes per respirar i la tos, les retraccions o la respiració sibilant empitjoren, o si els llavis o les ungles dels dits se li posen blaus.
A l'enllaç a la pàgina d'on prové aquesta informació:
diumenge, 20 de maig del 2012
TOS FERINA
Consisteix en una tos intensa i persistent. L'edat de més insistència és entre els 2 anys i els 5 anys, tot i que pot ser molt greu en els lactants.
Però primer veiem què és la TOS?
La tos és un acte reflex, que també pot ser provocat voluntàriament; provoca la sortida d'aire a gran velocitat i pressió,arrossegant l'excés de moc, o qualsevol matèria estranya o partícula dipositada als bronquis o tràquea, mantenint així les vies aèries dels pulmons lliures.
El mecanisme de la tos està regulat per un centre nerviós específic, situat al bulb raquidi i es desenvolupa en tres fases, que se succeeixen ràpidament:
1. Inspiració o càrrega: s'efectua una inspiració profunda i es tanca la glotis (obertura superior de la laringe).
2. Compressió: es contrauen els músculs respiratoris (encarregatsd'expulsar l'aire durant la respiració), mantenint la glotis tancada;d'aquesta manera, s'augmenta la pressió de l'aire contingut en elspulmons.
3. Expulsió: la glotis s'obre bruscament, produint un so característic per l'expulsió a gran velocitat d'aire, que arrossega a l'exterior el contingut de les vies respiratòries (secrecions de la mucosa bronquial, sang, fum, pols, cossos estranys inhalats ...).
La finalitat de la tos, com hem dit anteriorment, és aclarir les vies respiratòries, però també és un símptoma: tant de malalties relacionades amb l'aparell respiratori (faringitis,laringitis, bronquitis, refredats, grip, processos al · lèrgics, pneumònia, tuberculosi, tumors broncopulmonars ...) com de processos patològics no respiratoris (malalties cardíaques i tumors esofàgics, entre d'altres).
Causes i vies de transmissió:
Està causada per un bacteri (Bordetella pertussis) i es contàgia per via aèria (les famoses gotetes de Flügge) en tossir o esternudar.
Període d'incubació:
Entre 7 i 10 dies.
Simptomatologia:
Té lloc en tres fases:
- Primera fase: els símptomes s'assemblen molt als d'un refredat comú. És un període catarral que dura entre una i dues setmanes, amb rinitis, esternuts, llagrimeig, febre poc elevada i tos lleu.
- Segona fase: Dura entre 4 i 6 setmanes. En aquesta fase la tos s'agreuja i es torna convulsiva, es presenta en accessos incontrolables, sobretot a la nit, que van acompanyat de sacsejades al expirar i acaben en una inspiració sorollosa. Aquesta dificultat per respirar pot provocar cianosi (coloració blavosa de la pell degut a la falta d'oxigen). Acaba amb l'expulsió de flegmes i vòmits.
- Tercera fase: Dura entre una setmana i tres setmanes. De manera progressiva es van atenuant els símptomes de la malaltia, especialment la tos. A vegades es pot prolongar com un tic nerviós. És molt poc probable contagiar-la després de la tercera setmana.
Complicacions:
Hi pot haver complicacions respiratòries com la broncopneumònia, sobretot en els lactants i neurològiques com l'encefalopatia.
Prevenció:
S'immunitza amb la vacuna específica. Els infants afectats amb tos ferina que van a centres escolars han de quedar-se a casa fins que han seguit el tractament amb antibiòtics durant almenys 5 dies.
Tractament i cures:
El nadó requereix una atenció molt meticulosa i es possible que sigui ingressat a l'hospital. A causa de la generalització dels vòmits, l'alimentació és difícil, per la qual cosa s'aconsella efectuar canvis en la dieta, basats en àpats freqüents, frugals i acompanyats de molt líquid. També cal extremar les mesures higièniques i propiciar una atmosfera d'aire pur, estades a l'aire lliure i aire fresc de muntanya, sense contaminació atmosfèrica. El metge o metgessa pot receptar un antitussigen (per reduir la gravetat de la tos) i antibiòtics, que seran més eficaços si s'inicien amb el principi de la malaltia.
A continuació adjunto un video on es pot escoltar com sona la tos ferina, no cal veure'l sencer, amb els primers 30 segons ja queda clar a què ens referim.
DIFTÈRIA
Es tracta d'una malaltia aguda molt infecciosa, que es manifesta bàsicament durant la infància (entre 1-5 anys). Acostuma a afectar les amígdales, la gola, el nas o la pell.
Causes i via de transmissió:
Esta produïda per un bacteri i es transmet per contacte directe amb una persona malalta, convalescent, portadora sana o en període d'incubació, a través de les gotetes de Flügge (secrecions del nas, pell, la gola i els ulls).
Període d'incubació
Al cap de 5 dies de l'exposició a la diftèria, es forma un exudat d'un blanc grisenc que afecta les superfícies del nas i la gola.
Simptomatologia:
Els símptomes varien segons la localització al cos:
- Diftèria nasal: Té pocs símptomes i en ocasions passa inadvertida, la qual cosa afavoreix que s'estengui a la laringe i la faringe. És més freqüent en lactants.
- Diftèria faríngia: Comença amb febre baixa, mal de coll i les glàndules limfàtiques del coll inflamades o augmentades. A la gola es pot formar una membrana de color blanc grisenc o negrós que s'estén fins i tot cap als bronquis, la qual cosa dona lloc a una obstrucció respiratòria.
- Diftèria Laríngia: acostuma a aparèixer després de la faríngia i a produir ronquera, afonia i “tos de gos”.
Complicacions:
Si no és tractada correctament pot agreujar-se i derivar en complicacions que afectin els ronyons, el cor, i el sistema nerviós, podent arribar a produir una paràlisi. El pacient pot arribar a morir (entre un 5% i un 10% dels casos).
Prevenció:
La mesura i la forma més efectiva de control és la immunització a través de la vacuna. Si s'en produeix algun brot cal aïllar la persona malalta, tractar-ne les portadores i comunicar-ho a les autoritats sanitàries.
Si es produeix entre un col·lectiu infantil, tothom que estigui en contacte amb la persona infectada ha de ser examinat pels serveis mèdics. Haver passat la diftèria no garanteix la immunitat.
Tractament i cures:
Cal hospitalitzar el pacient i sotmetre'l a un aïllament respiratori fins que es recuperi. S'ha de seguir un tractament d'antibiòtics, sèrum antidiftèric i, en alguns casos, es pot requerir assistència respiratòria mecànica.
Subscriure's a:
Missatges (Atom)







.jpg)













